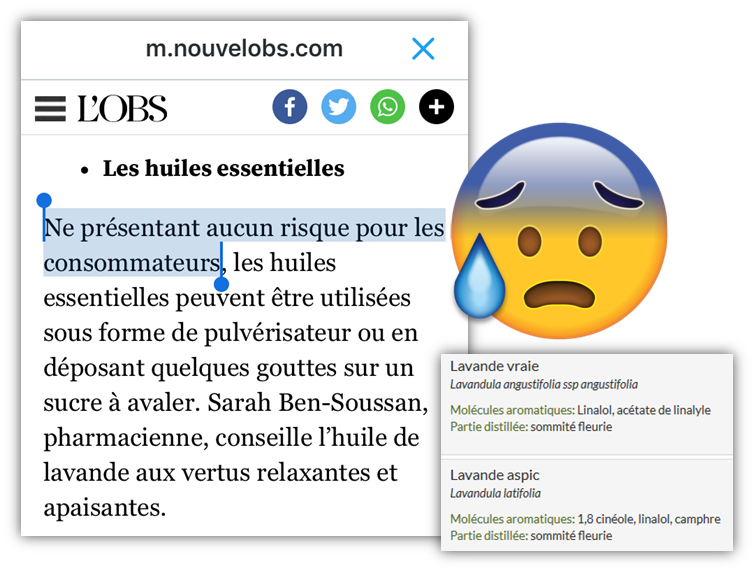
Suite à plusieurs manifestations d’amour pour le naturel (pas chimique) des huiles essentielles, BIO si possible (pour encore plus de pas chimique), il me parait important de mettre par écrit deux trois choses à ce sujet.
Dans la Drôme j’ai vu les aberrations des normes européennes aveugles qui virent à l’absurde: considérer les huiles essentielles de lavande comme des produits chimiques & interdire leur production! Il faut se battre, à Bruxelles comme à Paris, contre l’ #enferbureaucratique pic.twitter.com/E2gfjGXbyU
Valérie Pécresse (@vpecresse), July 24, 2021
Les huiles essentielles nous ont envahie depuis l’an 2000. On en retrouve comme conservateur dans les cosmétiques, comme aromatisant alimentaire, comme parfum dans les lessives et les cosmétiques et bien sûr dans des rayonnages entiers de compléments alimentaires santé.
Définition et composition
L’huile essentielle, malgré son nom « d’huile », ne contient pas de corps gras. Elle est uniquement composée de molécules aromatiques volatiles. Elle ne possède donc pas la consistance huileuse liée à la présence de lipides des huiles végétales dites également fixes car non volatiles (comme l’huile d’olive ou pour un exemple plus pharmaceutique : l’huile d’amande douce). NB : même en l’absence de lipides, les huiles essentielles sont lipophiles.
C’est à travers son mode de fabrication qu’on définie un produit comme étant une huile essentielle. Voir dans la pharmacopée (ICI) ou la norme ISO 9235 (LA). Si le produit n’est pas fabriqué comme ça, alors il s’agit d’autre chose : huile concrète, huile absolue, hydrolat, … (définitions par LA si ça vous intéresse).
La matière première de l’huile essentielle est végétale. Toutes les plantes n’en produisent pas. Seul un nombre limité en fait. En revanche on peut en retrouver dans à peu près partout dans la plante : de la fleur à la racine, et ce de la graine à la plante mature. En revanche les teneurs en huile essentielle sont plutôt faibles, assez souvent inférieures à 10 ml/kg (Bruneton), ce qui, outre les problèmes de rareté lié au lieu de production, peut expliquer le prix de certaines.
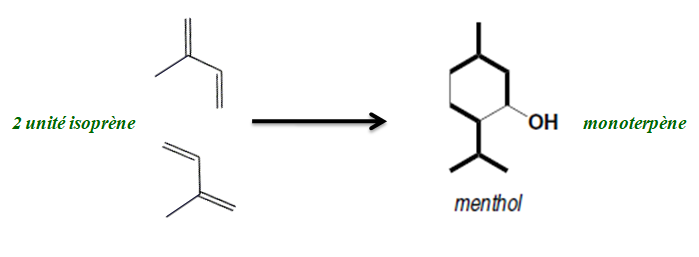
Parmi les composés les plus courant retrouvé dans les huiles essentielles, il faut parler de la famille (chimique) des terpènes. Les terpènes sont (chimiquement) définis par l’assemblage d’une molécule (le machin chimique qu’on fabrique avec des atomes) de base nommée l’unité isoprène. Le célèbre menthol qui se connecte dans ton nez à des chimiorécepteurs (des récepteurs qui détectent les substances chimiques) est constitué de deux unités isoprène, ce qui fait de lui un monoterpène.
La pharmacopée définie la composition nécessaire à l’usage de l’huile essentielle de feuille de Menthe poivrée en aromathérapie :
- 30 à 55 % de menthol ;
- 14 à 32 % de menthone ;
- 1,5 à 10 % d’isomenthone ;
- 1 à 8 % de menthofurane ;
- 2,8 à 10 % d’acétate de menthyle ;
- 3,5 à 8 % de 1,8 cinéole ;
- 1 à 3,5 % de limonène ;
- au maximum (pour limiter le risque)
- 3 % de pulégone (cancérigène),
- 0,2 % d’isopulégol,
- 1 % de carvone (tératogène).
NB : les usage en liquoristerie et en confiserie, en cosmétique et en parfumerie sont soumis à de moindres exigences.

Outre les terpènes on retrouve tout un tas d’autres familles de molécules dans les huiles essentielles.
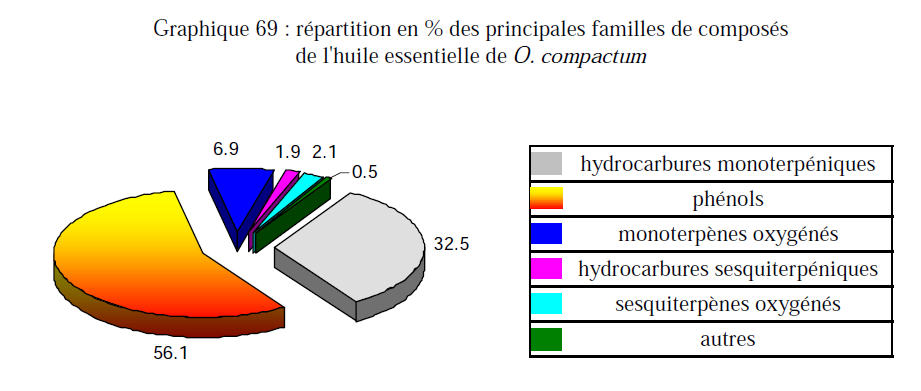
Les différentes parties d’une plante peuvent contenir des substances chimiques différentes, aux propriétés différentes. Par exemple : pour Citrus aurantium
- le zeste de fruit donne l’HE d’oranger bigarade riche en limonène
- la feuille donne l’HE de petit grain bigarade riche en acetate de linalyle et linalol
- la fleur donne l’HE de Néroli riche en néridol et linalol

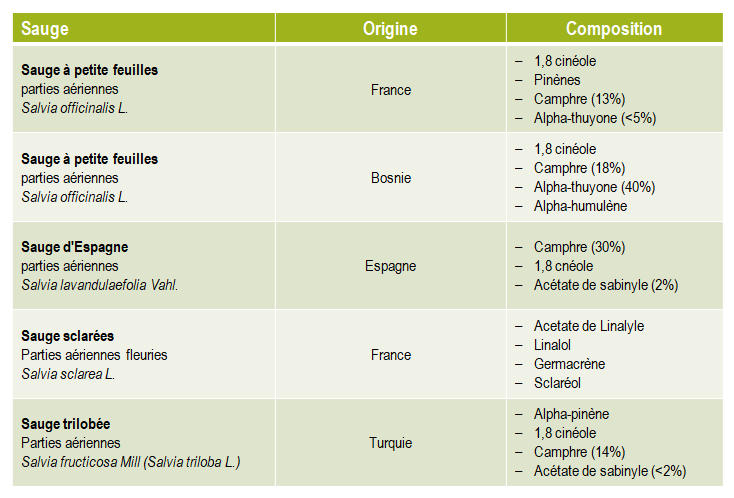
Les chimiotypes/chémotype (races chimiques) sont très fréquents chez les plantes à huiles essentielles. Botaniquement identiques, certaines plantes ont une chimie différente.
Exemple du thym (Thymus vulgaris L.) de la Méditerranée occidentale :
- Thym à thymol
- Thym à carvacrol
- Thym à géraniol
- Thym à linalol
- Thym à α-terpineol
- Thym à trans-4-thuyanol et cis-8-myrcenol
- Thym à cineole.
L’origine géographique de culture peut également influencer la composition.
Effets des huiles essentielles
Concernant l’efficacité, certaines huiles ont été documenté comme intéressantes, comme l’huile essentielle de menthe poivrée dans les troubles intestinaux bénins (La Revue Prescrire).
La très faible quantité d’huile essentielle dans une plante dont on a parlé précédemment explique aussi pourquoi la consommation ou la préparation de tisane de cette plante ne permet généralement pas d’obtenir une quantité suffisante de molécules actives pour obtenir l’effet de l’huile essentielle. Ce défaut explique également pourquoi les propriétés d’une partie de plante fraîche/sèche utilisée en phytothérapie sont à dissocier des propriétés d’une huile essentielle tirée de cette même partie de plante : on n’utilise pas l’huile essentielle de persil comme on utilise le persil.
J’ai récemment intercepté un patient sur le point d’embarquer du Thym à feuille de sarriette qu’il voulait acheter pour aromatiser ses plats comme l’aurait fait la sarriette pensait-il.
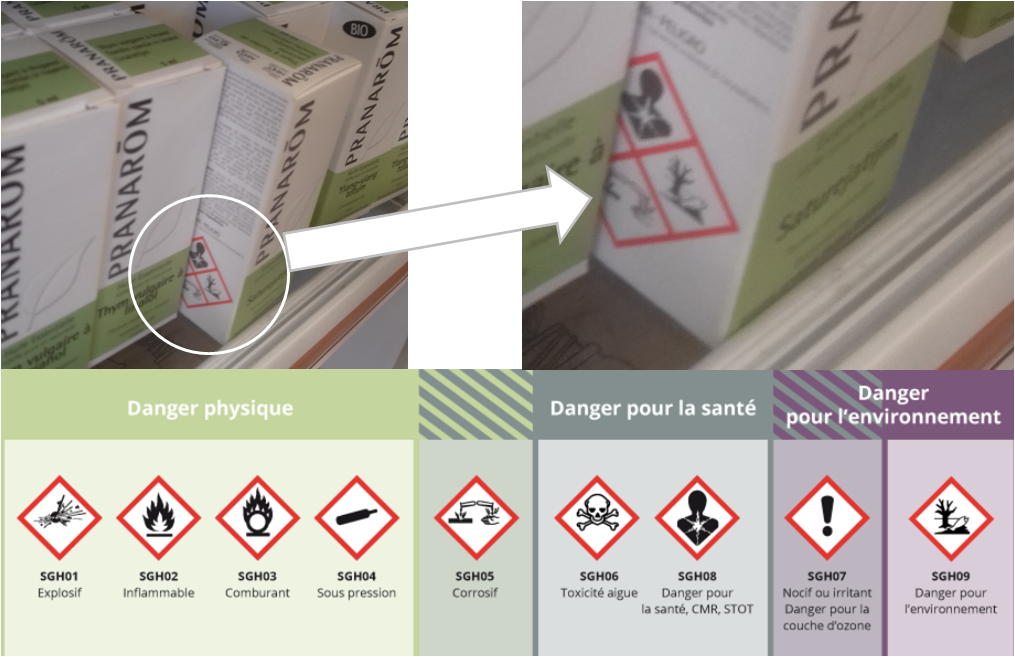
Inflammable ; Corrosif ; Danger pour la santé / CMR / STOT ; danger pour l’environnement
Les terpènes, ces molécules très présentes dans les huiles essentielles dont nous parlions précédemment, peuvent être source de crises épileptiformes et tétaniformes, des troubles psychiques et sensoriels nécessitant l’hospitalisation ce qui a conduit à des restriction de leur usage en 2011.
Exemple de terpène très utilisé : l’eucalyptol (alias 1,8 cinéol), retrouvée dans l’eucalyptus mais également dans de nombreuses huiles essentielles indiquées dans les états grippaux.
En septembre 2011, l’Agence européenne du médicament (EMA) a recommandé de contre-indiquer l’utilisation des suppositoires à base de terpènes chez les enfants de moins de 30 mois, et chez les enfants ayant des antécédents d’épilepsie, de convulsions ou souffrant de lésions de l’anus ou du rectum (Voir ICI).
Concernant l’efficacité, citons La Revue Prescrire :
En pratique, les terpènes, quelle que soit leur voie d’administration, n’ont pas d’efficacité clinique prouvée dans le traitement des affections bronchiques aiguës bénignes, notamment la toux. Il est en revanche prouvé qu’ils exposent les enfants à des troubles neurologiques, en particulier des convulsions ; et, pour les suppositoires, à des lésions locales de l’anus ou du rectum potentiellement graves.
LA Revue prescrire, février 2012

L’Agence nationale de sécurité sanitaire de l’alimentation, de l’environnement et du travail (ANSES) a dédié deux alertes en 2020 sur les risques des huiles essentielles.
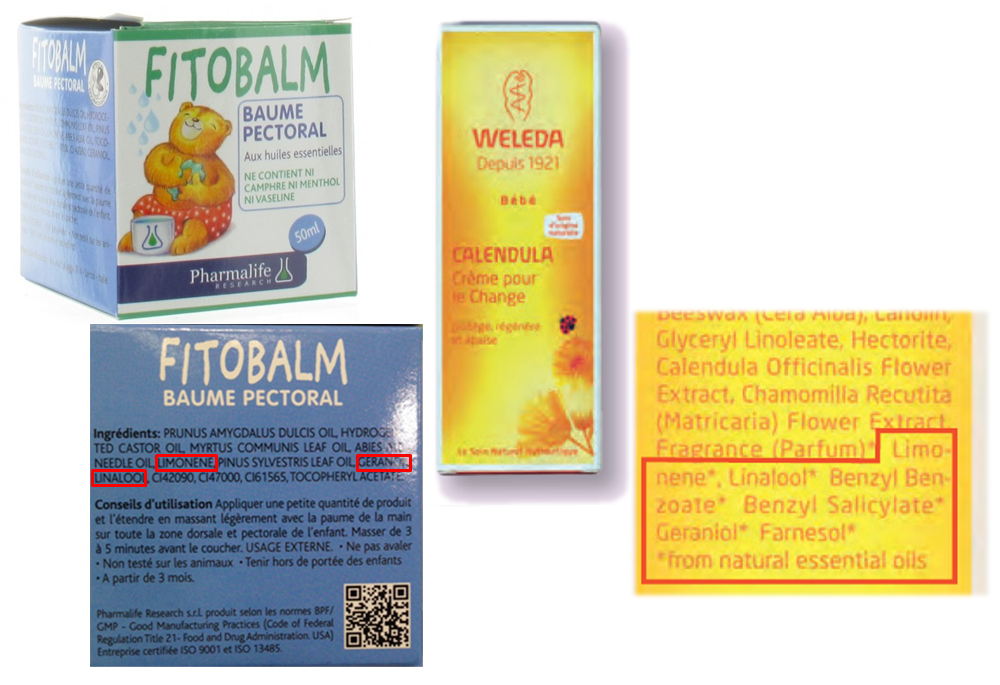
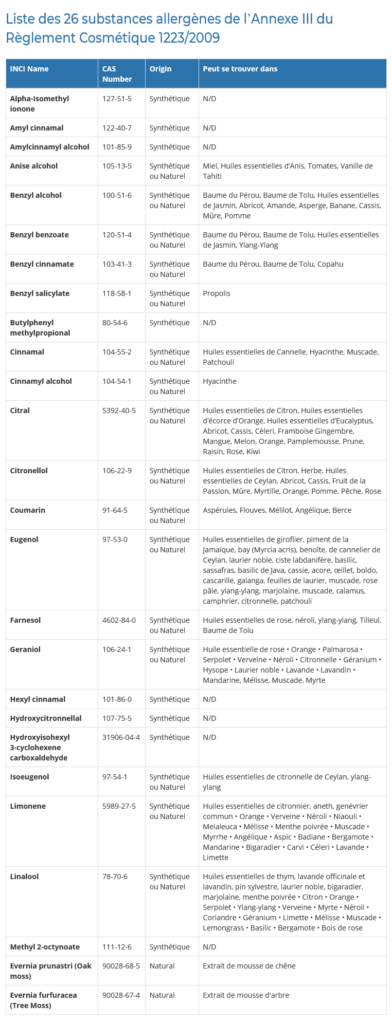
Dans le domaine des cosmétiques, l’annexe 3 du règlement n° 1223/2009 qui régule l’usage des substances retrouvée dans les cosmétiques mentionne 26 allergènes, dont 17 sont des HE, pour lesquels l’étiquetage est obligatoire au delà d’une certaine concentration (0,001% dans les produits non rincés et 0,01% dans les produits rincés)
Conclusion
Les huiles essentielles sont des composés complexes loin d’être dénués de dangers. Leurs usages dans les cosmétiques ou les produits d’hygiène sont loin d’être indispensables et la question de leur sécurité est légitime au vu de leur omniprésence. Dans le domaine de la santé, un meilleur encadrement est nécessaire d’autant que la bibliographie sérieuse est très insuffisante au regard des usages thérapeutiques revendiqués et popularisés un peu partout.
Si nous avons un peu plus haut parlé d’intérêt démontré de certaines huiles essentielles, les professionnels de santé peuvent depuis quelques années constater un emballement déraisonnable. Les huiles essentielles sont trop souvent conseillées par extrapolation de résultats in vitro (à la manière de l’hydroxychloroquine) avec souvent une efficacité clinique mauvaise quand elle a été évaluée (souvent ce n’est pas le cas ou les études sont de mauvaise qualités) tandis qu’elle expose inutilement à des effets indésirables qui sont documentés par les remontés de cas. C’est gentil de fournir des données post mise sur le marché mais il devrait être évident à tous que le profil d’efficacité et de sécurité aurait du être établi avant la commercialisation comme c’est le cas pour un médicament. Compte tenu des indications généralement revendiquées pour les huiles essentielle dans le domaine de la santé ce serait la moindre des choses.
Compte tenu de ces propriétés, il conviendrait d’exiger une autorisation de mise sur le marché pour ces produits afin de mieux prévenir les mésusages et de mieux encadrer leur utilisation en démontrant leur efficacité
60 million de consommateurs, février 2012 – n°468
Rappelons qu’en pharmacologie thérapeutique :
- il faut toujours s’attendre à des effets indésirable, d’autant plus si on espère de grand effets thérapeutiques. Le bon usage passe par la maitrise de la balance bénéfice / risque adaptée à chaque patient.
- on peut parfaitement avoir un produit inefficace avec beaucoup d’effets indésirables. Le risque est grand en surestimant les bénéfices tout en négligeant les risques par ignorance personnelle ou parce que la substance n’est pas assez étudiée.
Voilà c’est tout pour cette fois ci. Bon courage car on a pas fini de se faire inonder d’huiles essentielles et de demandes relatives de la part de nos patients, et on est pas aidé…